Uszkodzenie rdzenia kręgowego
Wstęp
Leczenie pacjenta z urazowym uszkodzeniem rdzenia kręgowego na Oddziale Intensywnej Terapii stanowi dość duże wyzwanie dla całego zespołu medycznego. Uszkodzenie rdzenia kręgowego (SCI — spinal cord injury) w zależności od poziomu i rozległości urazu zwykle powoduje różnego rodzaju zaburzenia i zagrożenia dla zdrowia i życia chorego. Spektrum objawów i problemów może obejmować zarówno objawy neurologiczne, które wynikają bezpośrednio z uszkodzeń struktur nerwowych, jak również problemy oddechowe, krążeniowe oraz inne spowodowane zaburzeniami autonomicznego układu nerwowego. Kilka lat temu omawiany uraz wraz z jego klinicznymi konsekwencjami był jednym z tematów części ustnej egzaminu specjalizacyjnego z anestezjologii i intensywnej terapii, dlatego warto przyjrzeć się temu zagadnieniu bliżej.
Epidemiologia i klasyfikacja urazów rdzenia kręgowego
Według badania przedstawionego w European Spine Journal (2011) średni wiek pacjentów, u których dochodzi do SCI wynosi 44 lata. Około 65% tej grupy stanowią mężczyźni. Głównymi przyczynami powstawania tego typu urazów są wypadki komunikacyjne (mniej więcej 40%) oraz upadki z wysokości powyżej 2 metrów (ok. 30%). Mniejszą grupę przyczyn stanowią upadki z niższych wysokości — poniżej 2 metrów (ok. 17%), inne przyczyny (mniej niż 10%) oraz urazy sportowe lub te, powstające w wyniku przestępstwa — postrzału, ugodzenia nożem (około 3% wszystkich przypadków).
Klasyfikacja neurologiczna uszkodzeń rdzenia kręgowego wg ASIA
Przedstawiona w 1996 roku klasyfikacja ASIA (American Spinal Injury Association) jest ciągle wykorzystywana do oceny rozległości i stopnia uszkodzeń rdzenia kręgowego. Wyróżniamy w niej kilka stopni, które zależą od typu rozmiaru uszkodzenia i stopnia zachowania poszczególnych funkcji układu nerwowego. Szczegóły przedstawiam w tabeli poniżej. Ocenie poddajemy także siłę mięśniową, którą określamy w skali numerycznej od 0 do 5.
| ASIA | Typ uszkodzenia | Definicja |
|---|---|---|
| A | Całkowite | Brak funkcji motorycznej i czuciowej poniżej poziomu uszkodzenia (badane w segmentach krzyżowych) |
| B | Niecałkowite | Zachowane czucie, całkowite porażenie ruchowe poniżej poziomu uszkodzenia |
| C | Niecałkowite | Czynności motoryczne częściowo zachowane, ale ponad połowa mięśni poniżej poziomu uszkodzenia ma siłę ≤ 3 |
| D | Niecałkowite | Czynności motoryczne częściowo zachowane, ale ponad połowa mięśni poniżej poziomu uszkodzenia ma siłę ≥ 3 |
| E | Bez uszkodzenia | Czucie i siła mięśniowa prawidłowe |
Siła mięśniowa
0 – brak widocznego lub wyczuwalnego skurczu mięśni
1 – śladowy skurcz mięśnia niepowodujący ruchu w stawie
2 – ruch dowolny możliwy jedynie w odciążeniu
3 – ruch dowolny możliwy jedynie przeciwko sile ciężkości, bez przeciwstawiania się oporowi
4 – możliwy ruch przeciwko niewielkiemu oporowi
5 – prawidłowa siła mięśniowa
Mechanika uszkodzeń rdzenia kręgowego
W zależności od mechanizmu uszkadzającego możemy wyróżnić urazy zgięciowe, wyprostne, fleksyjno — kompresyjne oraz skrętne. W większości przypadków biomechanika uszkodzeń jest złożona. W sytuacji urazu zgięciowego dochodzi do rozerwania przedniego aparatu więzadłowego i więzadeł międzykrążkowych, a w konsekwencji wypadnięcia dysku międzykręgowego. Ten typ urazu uznaje się za stosunkowo stabilny, a ciężkie uszkodzenia rdzenia w jego wyniku są dość rzadkie. Urazy wyprostne powodują rozerwanie więzadeł podłużnych przednich. Urazy fleksyjno — kompresyjne wiążą się z tzw. mechanizmem wybuchowym, w wyniku którego dochodzi do rozkawałkowania trzonu kręgu. Najbardziej niebezpiecznym typem urazu jest taki, który powstaje w wyniku skrętu i powoduje uszkodzenia zarówno aparatu więzadłowego, jak i również wyrostków stawowych w obrębie kręgosłupa. W efekcie dochodzi do przemieszczenia struktur kostnych i tkankowych, które skutkują uciskiem rdzenia kręgowego i uszkodzeniem naczyń krwionośnych.
Kliniczny podział SCI obejmuje stany takie jak wstrząśnienie, stłuczenie oraz ucisk i towarzyszące mu uszkodzenia naczyniowe. Mówiąc o wstrząśnieniu mamy na myśli najczęściej przemijające zaburzenia funkcjonowania rdzenia, które w większości przypadków ustępują wraz z upływem czasu. Stłuczenie jest zwykle cięższą postacią wstrząśnienia, która pozostawia trwały ślad. W przypadku ucisku i dokonanych uszkodzeń naczyniowych dochodzi do wielu istotnych i zazwyczaj trwałych, nieodwracalnych zaburzeń funkcji rdzenia kręgowego.
Patofizjologia uszkodzeń rdzenia kręgowego
Mikrostruktura rdzenia kręgowego
W celu zrozumienia patofizjologii urazu w obrębie rdzenia kręgowego musimy wiedzieć jak wygląda mikrostruktura tej części ośrodkowego układu nerwowego. Bardzo ważną rolę fizjologiczną odgrywa tutaj mikrokrążenie oraz komórki śródbłonka. Stanowią one element bariery krew — rdzeń kręgowy (BSCB — ang. blood — spinal cord barrier). Zasadniczym elementem mikrostruktury rdzenia kręgowego są niewątpliwie neurony i aksony, które pełnią funkcję stacji przekaźnikowych dla impulsów biegnących z OUN oraz obwodowego układu nerwowego. Kolejnym istotnym elementem są komórki glejowe — astrocyty i komórki mikrogleju. Dawniej przyjmowano, że astrocyty są tylko elementem strukturalnym, ale obecnie potwierdzono, że w pewnych sytuacjach mogą one zastępować funkcję neuronów. Komórki mikrogleju są bardzo istotnym elementem procesów patofizjologicznych zachodzących podczas urazu rdzenia kręgowego. W pierwszej fazie są bezpośrednio odpowiedzialne za toczące się procesy destrukcyjne, w kolejnej fazie pełniąc funkcję obwodowych makrofagów zajmują się „sprzątaniem” i tworzeniem blizny glejowej.
Molekularne podstawy uszkodzenia rdzenia kręgowego
Natychmiast po urazie rdzenia kręgowego dochodzi do mikrowylewów w obrębie istoty szarej, czyli w tej części, gdzie znajdują się neurony i wychodzą aksony tworzące szlaki impulsów pomiędzy OUN a obwodem.
W przeciągu kilku pierwszych godzin (od 1 do 8 godzin) nasilają się zmiany niedokrwienne, które doprowadzają do istotnych zaburzeń rdzeniowego przepływu krwi (SCBF). Występujący skurcz tętniczek przechodzących w naczynia mikrokrążenia oraz tworzące się zatory płytkowe powodują uszkodzenie BSCB. Dzieje się tak dlatego, że krążenie rdzenia kręgowego nie posiada krążenia obocznego.
Kolejnym etapem jest rozwijający się obrzęk śródbłonka, astrocytów i mikrogleju. Czynnikami odpowiedzialnymi za taką reakcję są m.in. metaloproteinazy (MMPS-9), a także TNF-alfa oraz Interleukina 1 (IL-1-beta).
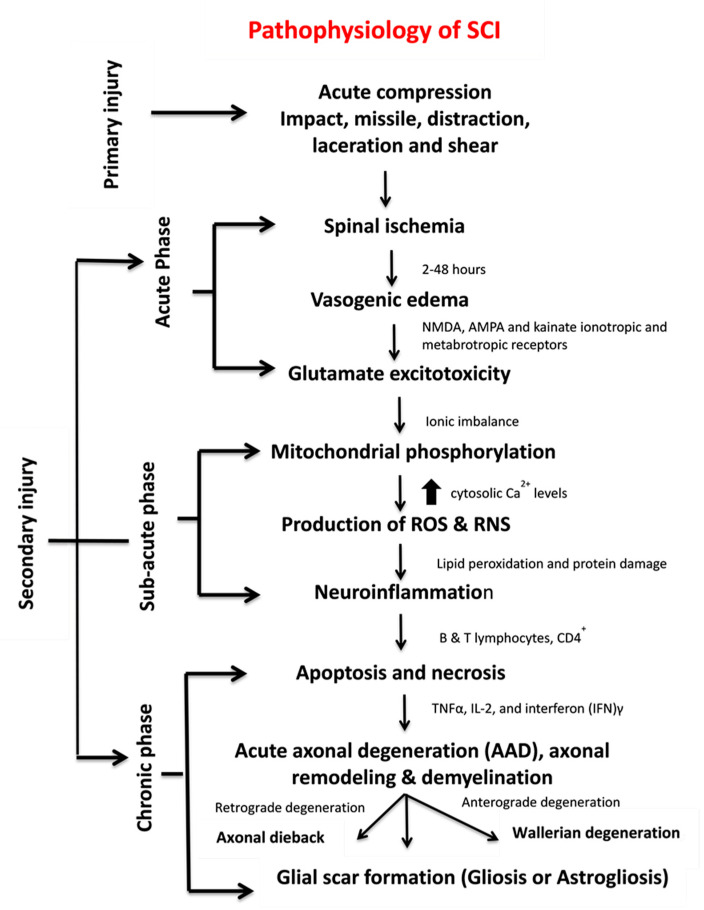
Źródło: Anjum A et al. Spinal Cord Injury: Pathophysiology, Multimolecular Interactions, and Underlying Recovery Mechanisms. Int J Mol Sci. 2020
Obrzęk dużo szybciej niż w mózgu
Obydwa rodzaje obrzęków — cytotoksyczny oraz naczyniopochodny w obrębie rdzenia kręgowego występują bardzo szybko. Jest to istotna różnica w porównaniu do zaburzeń występujących w wyższych partiach OUN. Czas od zadziałania mechanizmu uszkadzającego do pojawienia się obrzęku naczyniopochodnego liczymy w minutach, a pełen rozwój tego zjawiska występuje w ciągu około pół godziny. W obrębie istoty szarej dochodzi do zwiększenia poziomu wody o ok. 130% i jest to bezpośredni mechanizm odpowiadający za uszkodzenie BSCB.
Podobnie obrzęk cytotoksyczny zaczyna rozwijać się od razu po urazie, a zmiany mogą trwać i pogłębiać uraz nawet do 15 dni po uszkodzeniu. Makroskopowo niewidoczny obrzęk komórek śródbłonka, astrocytów i komórek nerwowych prowadzi do poważnych następstw w funkcjonowaniu rdzenia kręgowego.
Proces destrukcyjny rozprzestrzenia się zarówno w płaszczyźnie pionowej, jak i poziomej, a gdy weźmiemy pod uwagę ilość włókien i komórek nerwowych tworzących te struktury możemy łatwo wytłumaczyć szybkie i gwałtowne objawy kliniczne wynikające z uszkodzenia rdzenia kręgowego.
Odpowiednie BP w urazach rdzenia kręgowego
W pierwszym okresie leczenia bardzo ważnym celem terapeutycznym jest utrzymywanie odpowiedniego ciśnienia tętniczego. Ma to za zadanie poprawić perfuzję rdzenia. Zaleca się utrzymanie skurczowego BP na poziomie minimum 90 mmHg lub więcej. Korzystne jest również zachowanie średniego ciśnienia tętniczego – MAP równe 85-90 mmHg przez 7 pierwszych dni leczenia.
Urazy rdzenia kręgowego u dzieci
W przypadku pacjentów do ukończenia 16 roku należy zachować szczególną czujność. Wynika to z fizjologicznych właściwości układu kostnego i kręgosłupa. Urazy rdzenia kręgowego w tej grupie wiekowej, choć zdarzają się dość rzadko mogą występować bez współistniejących uszkodzeń kręgów. Jest to związane bezpośrednio z dużo większą elastycznością kości. Urazy te określane jako SCIWORA (ang. Spinal cord injury without radiographic abnormality) mogą mieć wydłużony okres latencji nawet do 4 dni. Pomocne w takiej sytuacji mogą być badania RTG w tzw. flex-extend, czyli zgięcia i przeprostu w odcinku szyjnym kręgosłupa. Wykonuje się je oczywiście u przytomnych pacjentów. Możemy uwidocznić niestabilność przedniej lub tylnej kolumny kręgosłupa.
Rola glikokortykosteroidów w leczeniu SCI
Znając podstawy patofizjologiczne możemy łatwo uzasadnić rolę steroidów stosowanych w pierwszym etapie leczenia uszkodzeń w obrębie rdzenia kręgowego. Biorąc pod uwagę procesy, które występują na poziomie komórkowym zastosowanie metyloprednizolonu daje szansę na ograniczenie negatywnych zjawisk. Nie istnieją jednak wytyczne ani rekomendacje dotyczące bezwzględnego stosowania glikokortykosteroidów w leczeniu urazów rdzenia kręgowego.
Metyloprednizolon
Główne cechy metyloprednizolonu korzystne w leczeniu urazów SCI obejmują:
- działanie stabilizujące błonę komórkową;
- działanie stabilizujące BSCB;
- zwiększenie przepływu krwi przez naczynia rdzenia kręgowego;
- wymiatanie wolnych rodników;
- ograniczanie odpowiedzi zapalnej po urazie.
Skutki terapii z użyciem glikokortykosteroidów
Z drugiej strony musimy wziąć pod uwagę negatywne konsekwencje stosowania glikokortykosteroidów, które obejmują m.in. większe ryzyko wystąpienia zapalenia płuc, wydłużony czas wentylacji mechanicznej oraz pobytu w OIT. W badaniach naukowych wielokrotnie podejmowano próby odpowiedzi na pytanie o czas trwania i efekty terapii z użyciem sterydów. W przypadku prowadzenia leczenia przez okres 24 godzin od wystąpienia urazu śmiertelność zazwyczaj nie jest zwiększona, podkreśla się także krótszy okres rehabilitacji. Poważne powikłania dotyczą natomiast sterydoterapii prowadzonej przez 48 godzin. Udowodniono, że konsekwencjami tej metody leczenia jest nawet czterokrotne zwiększenie ryzyka wystąpienia sepsy oraz sześciokrotny wzrost ryzyka zgonu z powodu powikłań oddechowych. Zainteresowanych zachęcam do zapoznania się z materiałami źródłowymi wyszczególnionymi pod tym wpisem.
Dawkowanie metyloprednizolonu
Dawkowanie zależy bezpośrednio od czasu, jaki upłynął od momentu uszkodzenia rdzenia do wdrożenia sterydoterapii.
Pierwszym elementem leczenia jest bolus dożylny prednizolonu w dawce 30 mg/kg w ciągu 15 minut, a następnie włączenie po 45 minutach wlewu ciągłego w dawce 5,4 mg/kg/h.
Czas trwania wlewu zależy od momentu rozpoczęcia leczenia:
- w przypadku wdrożenia sterydoterapii do 3 godzin po urazie kontynuujemy wlew przez 23 godziny
- w sytuacjach, gdy rozpoczynamy leczenie sterydami od 3 do 8 godzin po urazie, powinniśmy kontynuować wlew przez 47 godzin.
Hipotermia terapeutyczna po SCI
Inną, alternatywną metodą leczenia jest zastosowanie umiarkowanej hipotermii. Proponowany schemat zakłada stopniowe trwające kilka godzin oziębienie pacjenta do wartości temperatury wynoszącej 33 oC i utrzymywanie jej przez okres ok. 48 godzin. Warto podkreślić, że nie istnieje wiele dowodów i doniesień na skuteczność tej metody. Dlatego nie jest ona uznawana za złoty standard postępowania po urazie rdzenia kręgowego.
Następstwa kliniczne uszkodzenia rdzenia kręgowego
Układ oddechowy
Mięśnie oddechowe
W procesie oddychania kluczową rolę odgrywają mięśnie. Za prawidłową wentylację płuc odpowiadają grupy mięśni wdechowych i wydechowych. W celu dobrego zrozumienia zaburzeń w obrębie układu oddechowego, które wynikają z uszkodzenia rdzenia kręgowego niezbędna jest wiedza dotycząca poszczególnych grup mięśni oraz ich unerwienia.
Do grupy mięśni wdechowych zaliczamy:
- m. mostkowo-obojczykowo-sutkowy — unerwienie n. XII oraz C1-C2;
- m. kapturowy — unerwienie n. XII oraz C1-C2;
- przeponę — unerwienie C2-C4;
- mm. pochyłe — unerwienie C3-C8;
- mm. międzyżebrowe zewnętrzne — unerwienie Th1-Th11.
Do grupy mięśni wydechowych zaliczamy:
- m. piersiowy większy — unerwienie C5-Th1
- mm. międzyżebrowe wewnętrzne — unerwienie C8-Th11;
- mm. brzucha (prosty, skośne i poprzeczny) — unerwienie Th6-L3.
Warto pamiętać, że mięśnie wydechowe biorą udział w procesie kaszlu i usuwania wydzieliny.
Zaburzenia oddechowe
Zaburzenia oddychania zależą bezpośrednio od poziomu, na którym doszło do uszkodzenia rdzenia kręgowego. Możemy zaobserwować obniżenie parametrów spirometrycznych takich jak: VC (pojemność życiowa), TLC (całkowita pojemność płuc), FRC (czynnościowa pojemność zalegająca) oraz FEV1 (nasilona pierwszosekundowa objętość wydechowa). W mniejszym lub większym stopniu dochodzi do hipowentylacji, rozwoju niedodmy i narastania hiperkapnii. Warto podkreślić także obniżoną reakcję organizmu na wystąpienie hiperkapnii.
W zależności od poziomu uszkodzenia rdzenia kręgowego możemy spodziewać się następującego nasilenia zaburzeń oddechowych:
- Uszkodzenia na poziomie C1-C2 – zmniejszenie VC do ok. 5-10% normy, brak kaszlu;
- Uszkodzenia na poziomie C3-C6 – spadek VC do ok. 20% normy, kaszel nieefektywny;
- Uszkodzenia na poziomie Th2-Th4 – spadek VC do ok. 30-50% normy, kaszel słaby;
- Uszkodzenia na poziomie Th11 – prawidłowa VC, kaszel mocny – efektywny.
Powikłania oddechowe
Powikłania oddechowe pojawiające się u pacjentów z uszkodzeniem rdzenia kręgowego są bardzo częste. Jednym z najczęstszych jest niedodma. Dodatkowo w uwagi na wyłączenie impulsacji współczulnej oraz spadku częstości ruchów rzęsek dochodzi do hipersekrecji w drzewie oskrzelowym, oraz skurczów oskrzeli. Głównym winowajcą jest w tym przypadku przeważające działanie części przywspółczulnej autonomicznego układu oddechowego.
Poważniejsze powikłania to także spowodowany gwałtownym wyrzutem katecholamin neurogenny obrzęk płuc. Dodatkową przyczyną powstawania tego stanu są także zaburzenia krążenia płucnego występujące na poziomie włośniczkowym.
Zaburzenia szerokości światła oskrzeli oraz wymieniona wcześniej zwiększona sekrecja drzewa oskrzelowego często doprowadza do zapalenia płuc. Długotrwałe unieruchomienie skutkuje ponadto zwiększonym ryzykiem wystąpienia zatorowości płucnej. Cała grupa wymienionych powikłań łączy się w całość pod postacią przewlekłej niewydolności oddechowej.
Leczenie powikłań oddechowych
Elementem wczesnego leczenia i zapobiegania powikłaniom jest intubacja dotchawicza oraz przyspieszone (w ciągu 7 dni) wykonanie tracheostomii. Przydatne są także nowoczesne metody respiratoroterapii np. Intellivent (Hamilton), które uwzględniają w pracy poziom sprawności i wydolności pacjenta. Innym przykładem może być tryb SmartCare (Dräger), który opiera się na parametrach mechaniki wentylacji oraz analizie etCO2. Użycie wymienionych metod jest krokiem w kierunku odzwyczajania pacjenta od wentylacji mechanicznej.
Niezwykle ważnym aspektem jest właściwa pielęgnacja chorego, częsta ewakuacja wydzieliny za pomocą odpowiedniej techniki odsysania oraz częsta zmiana pozycji.
Alternatywą dla tracheostomii, chociaż obarczoną dość dużym ryzykiem powikłań może być zastosowanie wentylacji nieinwazyjnej (NIV). Stosując tę metodę leczenia musimy pamiętać o środkach ostrożności i konieczności prowadzenia ścisłego nadzoru. Ryzyko zachłyśnięcia oraz powstania rozstrzeni żołądka spowodowane nadmiarem wtłaczanego powietrza do przewodu pokarmowego jest stosunkowo wysokie.
Inną metodą leczenia powikłań oddechowych jest farmakoterapia. Zastosowanie teofiliny opiera się na doniesieniach o mechanizmie ośrodkowej stymulacji oddychania i zwiększaniu przewodnictwa w nerwach przeponowych. Nadmierną spastyczność można niwelować stosując baklofen. Innym, kosztownym rozwiązaniem jest stymulacja, która może dotyczyć nerwów przeponowych, przepony czy mięśni międzyżebrowych.
Dobra technika odsysania
Niezmiernie istotnym elementem właściwej pielęgnacji pacjenta, która może skutecznie zapobiegać powikłaniom oddechowych jest odpowiednia technika odsysania wydzieliny z dróg oddechowych. Jeśli chcemy wykonać tę czynność prawidłowo musimy pamiętać o:
- zachowaniu aseptyki;
- stosowaniu układu zamkniętego;
- zastosowaniu oksygenacji 100% O2 przez 1 minutę;
- używania cewnika o średnicy równej połowie średnicy rurki intubacyjnej/tracheostomijnej;
- nieprzekraczaniu cewnikiem głębokości 15 cm;
- zastosowaniu wielootworowej końcówki cewnika;
- uruchamianiu podciśnienia w trakcie usuwania cewnika;
- używania odpowiedniego ciśnienia ssania w granicach 100-200 mmHg
- wykonywaniu maksymalnie dwóch wejść cewnikiem podczas jednej sesji odsysania
Ograniczanie powikłań płucnych
W celu ograniczenia powikłań płucnych u pacjentów z uszkodzeniem rdzenia kręgowego możemy wykonać szereg czynności znacząco redukujących ryzyko. Podstawowymi elementami wykonywanymi regularnie przy chorym są:
- częsta toaleta dróg oddechowych;
- regularna zmiana pozycji (nawet co 2 godziny)
- oklepywanie klatki piersiowej (zalecane co 4 godziny)
- zachęcanie pacjenta do ćwiczeń oddechowych i kaszlu.
Inne czynności, które możemy wykonać obejmują m.in. zastosowanie leczenia bronchodylatacyjnego, a także regularne wykonywanie badań bronchofiberoskopowych, dzięki którym możemy usuwać zalegającą wydzielinę i redukować powstającą niedodmę.
Wczesne wdrożenie wentylacji mechanicznej, bez oczekiwania na nieuchronne pogorszenie parametrów oddechowych pozwala natomiast ograniczyć wysiłek oddechowy pacjenta. W prowadzeniu respiratoroterapii podkreśla się także konieczność jej odpowiedniego monitorowania celem ustalenia optymalnej wartości PEEP. W niektórych źródłach zaleca się także zastosowanie dużym objętości TV > 15 ml/kg.
Wczesna tracheostomia
Tracheostomia powinna zostać wykonana po operacyjnym zabezpieczeniu urazu kręgosłupa, z uwagi na to, że w niektórych przypadkach może utrudniać leczenie zabiegowe. Rola tracheostomii w procesie odzwyczajania od respiratora oraz zapobieganiu powikłaniom ze strony układu oddechowego jest powszechnie znana. Już kilkanaście lat temu w badaniach opublikowanych w European Spine Journal udowodniono, że wczesna tracheostomia, wykonana do 7 dni od rozpoczęcia terapii skutkuje zmniejszeniem powikłań, czasu prowadzenia wentylacji mechanicznej oraz skróceniem okresu pobytu w OIT.
Korzyści wynikające z wykonania tracheostomii polegają na:
- zmniejszeniu przestrzeni martwej;
- łatwiejszej toalecie drzewa oskrzelowego
- ograniczeniu powikłań przedłużonej intubacji;
- ograniczeniu lub całkowitym wyeliminowaniu leków sedujących;
- umożliwieniu lepszego połykania.
Autonomiczny układ nerwowy i układ krążenia
Zaburzenia regulacji układu krążenia stanowią najpoważniejszą przyczynę zgonów u pacjentów z urazowym uszkodzeniem rdzenia kręgowego.
Przyczyny zaburzeń sercowo – naczyniowych w przebiegu SCI
Najistotniejsze mechanizmy skutkujące poważnymi zaburzeniami układu krążenia to:
- obniżenie napięcia części współczulnej autonomicznego układu nerwowego;
- zmiany morfologiczne w gałęziach przedzwojowych układu współczulnego;
- nadwrażliwość alfa-adrenergicznych receptorów spowodowane wzrostem ich ilości i zaburzeniami wychwytu noradrenaliny
Zastosowanie amin presyjnych w tej grupie pacjentów może prowadzić do nieprzewidywalnych efektów leczenia.
Konsekwencje zaburzeń sercowo – naczyniowych w przebiegu SCI
Wymienione powyżej zaburzenia i osłabienie impulsacji współczulnej skutkuje prowadzi do częstych epizodów bradykardii, szczególnie w początkowym okresie po urazie, która nasila się przy zmianie pozycji oraz odsysaniu. Dochodzi również do hipotensji oraz hipotermii. Charakterystyczna jest także utrata mechanizmów autoregulacji, jak również ograniczona tolerancja mięśnia sercowego na wysiłek.
Leczenie zaburzeń sercowo – naczyniowych
Zasadniczym elementem leczenia zaburzeń sercowo – naczyniowych u pacjentów z urazowym uszkodzeniem rdzenia jest optymalne wypełnienie łożyska naczyniowego. Pomimo braku możliwości przewidywania efektu, w farmakoterapii wykorzystuje się agonistów receptorów alfa-adrenergicznych (fenylefryna, noradrenalina, dopamina), jak również beta-adrenergicznych (dopamina, dobutamina). Niekiedy korzystne jest zastosowanie atropiny lub efedryny.
Inną równie ważną metodą leczenia w przypadku ciężkich bradykardii jest elektroterapia. Możemy wykorzystać zarówno stymulację wewnętrzną, jak i również przezskórne, zewnętrzne metody stymulacji.
Zespół autonomicznej nadwrażliwości
Zespół autonomicznej nadwrażliwości jest konsekwencją przerwania szlaków komunikacyjnych biegnących pomiędzy ośrodkowym a obwodowym układem nerwowym. Występuje u ponad 85% pacjentów z uszkodzeniem rdzenia kręgowego na wysokości powyżej Th5.
Poniżej miejsca uszkodzenia rdzenia zostaje zachowana dośrodkowa, aferentna impulsacja z narządów miednicy małej – pęcherza moczowego czy odbytnicy. Wyzwala to stymulację rdzenia nadnerczy oraz unerwienia współczulnego, co skutkuje wyrzutem katecholamin, gwałtowną wazokonstrykcją i wzrostem ciśnienia tętniczego. W odpowiedzi dochodzi do odruchowej stymulacji baroreceptorów znajdujących się powyżej poziomu uszkodzenia, co powoduje bradykardię i następczy spadek ciśnienia tętniczego.
Podsumowanie
Uszkodzenie rdzenia kręgowego jest poważnym urazem, w wyniku którego dochodzi do wielu zaburzeń w istotnych dla życia układach ludzkiego organizmu. Leczenie pacjenta z SCI wymaga znajomości procesów wynikających z powstałych zaburzeń w obrębie ośrodkowego układu nerwowego. Duża ilość problemów dotycząca układu oddechowego, a także zaburzeń w obrębie układu sercowo – naczyniowego z reguły wymusza konieczność prowadzenia leczenia w Oddziale Intensywnej Terapii. Znajomość wspomnianych problemów pozwala jednocześnie na ograniczanie występujących powikłań co również starałem się opisać w powyższym tekście. Mam nadzieję, że udało mi się zaprezentować ten temat w sposób przejrzysty i zrozumiały. Jeśli pojawiły się jakieś niezgodności lub jakiekolwiek zagadnienia, które wymagają uzupełnienia to daj znać w komentarzu lub w dowolny, inny sposób. Poniżej znajdziesz listę materiałów źródłowych, które mogą posłużyć jako dodatkowe uzupełnienie tego tematu.
Materiały źródłowe:
- Gerndt SJ, Rodriguez JL, Pawlik JW, Taheri PA, Wahl WL, Micheals AJ, Papadopoulos SM. Consequences of high-dose steroid therapy for acute spinal cord injury. J Trauma. 1997 Feb;42(2):279-84. doi: 10.1097/00005373-199702000-00017. link tutaj
- Hurlbert RJ. Methylprednisolone for acute spinal cord injury: an inappropriate standard of care. J Neurosurg. 2000 Jul;93(1 Suppl):1-7. doi: 10.3171/spi.2000.93.1.0001. link tutaj
- Romero J, Vari A, Gambarrutta C, Oliviero A. Tracheostomy timing in traumatic spinal cord injury. Eur Spine J. 2009 Oct;18(10):1452-7. doi: 10.1007/s00586-009-1097-3. link tutaj
- Anjum A, Yazid MD, Fauzi Daud M, Idris J, Ng AMH, Selvi Naicker A, Ismail OHR, Athi Kumar RK, Lokanathan Y. Spinal Cord Injury: Pathophysiology, Multimolecular Interactions, and Underlying Recovery Mechanisms. Int J Mol Sci. 2020 Oct 13;21(20):7533. doi: 10.3390/ijms21207533 link tutaj
- Hasler RM, Exadaktylos AK, Bouamra O, Benneker LM, Clancy M, Sieber R, Zimmermann H, Lecky F. Epidemiology and predictors of spinal injury in adult major trauma patients: European cohort study. Eur Spine J. 2011 Dec;20(12):2174-80. doi: 10.1007/s00586-011-1866-7 link tutaj
- Levi AD, Casella G, Green BA, Dietrich WD, Vanni S, Jagid J, Wang MY. Clinical outcomes using modest intravascular hypothermia after acute cervical spinal cord injury. Neurosurgery. 2010 Apr;66(4):670-7. doi: 10.1227/01.NEU.0000367557.77973.5F link tutaj
- Moerman JR, Christie B 3rd, Sykes LN, Vogel RL, Nolan TL, Ashley DW. Early cardiac pacemaker placement for life-threatening bradycardia in traumatic spinal cord injury. J Trauma. 2011 Jun;70(6):1485-8. doi: 10.1097/TA.0b013e3182185509 link tutaj
- Taylor EC, Fitzpatrick CE, Thompson SE, Justice SB. Acute Traumatic Spinal Cord Injury. Adv Emerg Nurs J. 2022 Oct-Dec 01;44(4):272-280. doi: 10.1097/TME.0000000000000428. link tutaj
