Coraz cieplejsze dni, zachęcają nas do aktywności poza domem. Niestety nie każdy zdaje sobie sprawę, że taka aktywność jest związana z pewnymi zagrożeniami. Jednym z nich jest ukąszenie przez kleszcza, drobnego pasożyta, który potrafi wpłynąć na nasze zdrowie. Dlatego w dzisiejszym artykule chcę poruszyć ten temat i skupić się na tym, jak wygląda pierwsza pomoc po ukąszeniu przez kleszcza oraz jakie choroby mogą być z nim związane. Pragnę również podzielić się z Tobą cennymi wskazówkami dotyczącymi profilaktyki. Pamiętaj, że wystarczy zaledwie chwila, aby kleszcz przyczepił się do nas podczas spaceru w lesie lub parku. Warto przed takim niespodziewanym spotkaniem odpowiednio się przygotować, dlaczego zapraszam Cię serdecznie do dalszej lektury!
Z tego artykułu dowiesz się:
- Co trzeba wiedzieć o kleszczach.
- Jakie choroby mogą przenosić kleszcze.
- Jak wygląda pierwsza pomoc po ukąszeniu przez kleszcza.
- Czym się różni Kleszczowe Zapalenie Mózgu, od boreliozy.
- Jakie są najważniejsze zasady profilaktyki po ukąszeniu przez kleszcza.
Co trzeba wiedzieć o kleszczach
Kleszcze to nieduże pasożyty z grupy pajęczaków. W naszym kraju występuje 19 różnych gatunków kleszczy, a każdy z nich może zaatakować człowieka. Najbardziej rozpowszechnione gatunki w Polsce to kleszcz pospolity oraz kleszcz łąkowy. Kleszcze żyją od 2 do 4 lat, a ich cykl rozwojowy obejmuje trzy różne stadia, czyli larwę, nimfę i postać dorosłą. Warto wiedzieć, że każde stadium rozwoju potrzebuje kilku żywicieli. Larwy oraz nimfy z reguły żerują na małych lub średnich ssakach, oraz ptakach. Postacie dorosłe kleszczy występują jako samce i samice, ale tylko samice odżywiają się krwią. Dorosła samica potrafi złożyć nawet około 2000 jaj. Jaja następnie przekształcają się w larwy, rozpoczynając tym samym nowy cykl życiowy.
Z pewnością domyślasz się, gdzie można spotkać kleszcze. Od razu przychodzą Ci do głowy lasy liściaste i iglaste, a szczególnie miejsca o gęstym runie leśnym. Dodatkowo możemy wymienić łąki, zarośla, wysokie trawy oraz obszary w pobliżu zbiorników wodnych i rzek. Ostatnio obserwujemy stopniowe poszerzanie ich terytorium, gdyż pojawiają się coraz częściej w miejskich parkach, ogródkach działkowych, a także na osiedlach mieszkaniowych.
Zapamiętaj, że kleszcze:
- nie potrafią latać,
- nie skaczą na człowieka,
- nie spadają z drzewa
Na ciało człowieka dostają się przechodząc z trawy czy innych roślin bezpośrednio. Musisz wiedzieć, że kleszcze w każdym ze stadiów mogą żerować na ludziach.
Jak wygląda pierwsza pomoc po ukąszeniu przez kleszcza.
Ukąszenie przez kleszcza może mieć bardzo niebezpieczne konsekwencje dla zdrowia. Warto po powrocie do domu dokładnie sprawdzić ciało, zwracając szczególną uwagę na „ulubione” miejsca żerowania kleszczy. Najczęściej są to pachwiny, pośladki, doły pachowe, wewnętrzna strona ramion, głowa i szyja (szczególnie u dzieci) oraz zagłębienia pod kolanami. Dokładne oglądanie skóry jest kluczowe, ponieważ nie czujemy momentu wkłucia się kleszcza w naszą skórę. Dzieje się tak z powodu tego, że w ślinie kleszcza znajdują się substancje znieczulające, jak również enzymy i związki uniemożliwiające krzepnięcie krwi. W odróżnieniu od komarów kleszcz szuka na ciele żywiciela odpowiedniego, dobrze ukrwionego i ciepłego miejsca, aby rozpocząć żerowanie.
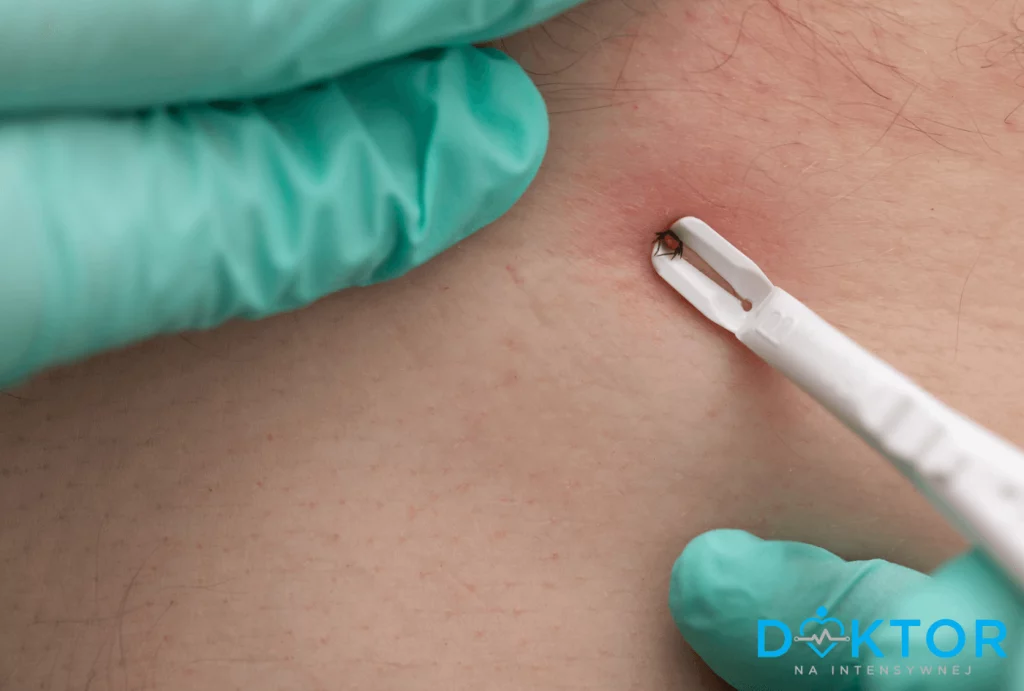
Pierwsza pomoc, czyli jak usunąć kleszcza
Jeżeli po dokładnym oglądaniu skóry zauważysz kleszcza należy niezwłocznie go usunąć. Najlepszym rozwiązaniem jest użycie specjalnego narzędzia, pęsety lub lassa, które możesz dostać w każdej aptece. Postaraj się zachować spokój i nie panikować, ukąszenie przez kleszcza zwykle nie wiąże się z bezpośrednim zagrożeniem życia.
Oto kilka wskazówek jak poprawnie zająć się usunięciem kleszcza:
- Używaj do tego dedykowanego narzędzia, czyli pęsety, lassa lub miniaturowej pompki ssącej.
- Dedykowane narzędzie staraj się podłożyć pod tułów pajęczaka, tak aby objąć jego główkę, a nie tułów, spróbuj chwycić ją tuż przy powierzchni skóry.
- Postaraj się zrobić to jednym, zdecydowanym ruchem, tak aby nie rozerwać kleszcza.
- Jeżeli poczujesz opór, cierpliwie trzymaj kleszcza – po chwili zacznie powoli wychodzić.
- Zwróć uwagę czy kleszcz został usunięty w całości.
- Po usunięciu musisz zdezynfekować ranę i dokładnie umyć ręce.
- Jeżeli główka kleszcza utkwiła w ciele, skieruj się do ambulatorium, gdzie znajdziesz pomoc w jej usunięciu – nie szukaj pomocy na SOR!
- W przypadku miejscowych dolegliwości takich jak swędzenie możesz zastosować żel z lekiem przeciwhistaminowym, np. dimetynden, w celu złagodzenia objawów.
- Pamiętaj, aby przez następne dni dokładnie obserwować miejsce ukąszenia, czy nie pojawia się tzw. rumień wędrujący. Warto zwrócić uwagę również na objawy grypopodobne. Jeśli cokolwiek Cię zaniepokoi natychmiast zgłoś się do swojego lekarza.
Więcej informacji na temat dimetyndenu znajdziesz w moim darmowym e-booku 👉 tutaj.

Ukąszenie przez kleszcza – czego nie robić
Istnieje wiele mitów i szkodliwych sposobów działania po ukąszeniu kleszcza. Poniżej znajdziesz listę rzeczy, których nie warto robić w takim przypadku. Tego typu działania są szkodliwe, a niektóre z nich mogą zwiększyć ryzyka przeniesienia groźnej choroby.
Nie należy:
- wyciągać kleszcza palcami, bo zwiększa to ryzyko usunięcia samego tułowia,
- wyciskać, zgniatać czy wykręcać kleszcza,
- smarować masłem lub olejem, polewać alkoholem, jodyną czy innymi środkami dezynfekującymi – jeśli potraktujesz pasożyta w ten sposób, zacznie się dusić i wymiotować, a przez to przekaże materiał zakaźny do organizmu.
- przypalać kleszcza – z tych samych powodów, które opisałem powyżej.
Podsumowanie – 5 najczęstszych błędów po ukąszeniu przez kleszcza
Może wydać Ci się to nudne, ale chciałbym jeszcze raz w ramach podsumowania tematu pierwszej pomocy wskazać 5 najczęstszych błędów, które często są popełniane po ukąszeniu przez kleszcza. Oto one:
- NIE ODDAWAJ KLESZCZA DO BADANIA – nie ma to żadnego medycznego uzasadnienia, nikt nie będzie diagnozował kleszcza pod kątem chorób, które przenosi.
- NIE SMARUJ KLESZCZA MASŁEM I ALKOHOLEM – po zastosowaniu takich praktyk, zacznie się dusić i wymiotować, a przez to przekaże materiał zakaźny do organizmu.
- NIE IGNORUJ SZCZEPIEŃ OCHRONNYCH – co prawda na najbardziej powszechną chorobę przenoszoną przez kleszcze, czyli boreliozę nie ma szczepionki, ale możesz zabezpieczyć się na Kleszczowe Zapalenie Mózgu. Jest to choroba na, którą nie ma leczenia przyczynowego, więc przy zwiększonym ryzyku warto się zabezpieczyć.
- NIE WYMUSZAJ ANTYBIOTYKOTERAPII – nie każde ukąszenie przez kleszcza wymaga zastosowania antybiotykoterapii. Pozwól lekarzowi ocenić wskazania i nie domagaj się wypisania recepty za wszelką cenę. Nadużywanie antybiotyków w dzisiejszych czasach i tak stanowi bardzo duży problem w medycynie.
- NIE ŚCISKAJ I NIE ZGNIATAJ KLESZCZA PODCZAS JEGO USUWANIA – pamiętaj, aby używać dedykowanych narzędzi, bo dzięki temu zmniejszysz ryzyko przekazania do organizmu groźnych patogenów.
Kleszczowe zapalenie mózgu
Kleszczowe Zapalenie Mózgu (KZM) to wirusowa choroba, która jest niebezpieczna i do tej pory nie ma na nią leku. Jedynym sposobem ochrony przed nią jest profilaktyka, a najlepszym sposobem na to jest szczepienie. Wystarczy zaledwie chwila, aby kleszcz przyczepił się do nas podczas spaceru w lesie lub parku. Jeśli kleszcz wbił się w skórę, wirus może już po kilku minutach dostać się do organizmu. Usunięcie kleszcza zbyt późno, nie gwarantuje ochrony przed chorobą. Aby bezpiecznie spędzać czas na łonie natury, warto zaszczepić się przeciw kleszczowemu zapaleniu mózgu.
Szczepienie przeciw Kleszczowemu Zapaleniu Mózgu
Pamiętaj, że profilaktyka jest kluczem do uniknięcia groźnych chorób. Dlatego warto zadbać o swoje zdrowie i zdrowie swoich bliskich poprzez zaszczepienie się przeciwko kleszczowemu zapaleniu mózgu.
W przypadku osób dorosłych szczepienie podstawowe obejmuje 3 dawki podawane w odstępach:
- pierwsza dawka,
- druga dawka po 1 do 3 miesiącach od pierwszej,
- trzecia dawka po 9-12 miesiącach od drugiej.
Jeżeli konieczne jest szybkie uodpornienie drugą dawkę można podać po 2 tygodniach po pierwszej dawce. Po podstawowym cyklu szczepienia odporność utrzymuje się co najmniej 3 lata (lub 12-18 miesięcy w przypadku przyspieszonego schematu), więc zalecane są dawki przypominające.
W przypadku dzieci szczepienie podstawowe obejmuje 3 dawki podawane w odstępach:
- pierwsza dawka,
- druga dawka po 1 do 3 miesiącach od pierwszej,
- trzecia dawka po 5-12 miesiącach od drugiej.
Podobnie jak u dorosłych, jeżeli konieczne jest szybkie uodpornienie drugą dawkę można podać po 2 tygodniach po pierwszej dawce. Po podstawowym cyklu szczepienia odporność utrzymuje się co najmniej 3 lata (lub 12-18 miesięcy w przypadku przyspieszonego schematu), więc zalecane są dawki przypominające.
Kiedy warto zaszczepić się przeciw KZM
Szczepienie przeciw Kleszczowemu Zapaleniu Mózgu zaleca się osobom przebywającym na terenach o nasilonym występowaniu tej choroby, w szczególności:
- zatrudnionym przy eksploatacji lasu;
- funkcjonariuszom straży pożarnej i granicznej;
- rolnikom;
- młodzieży odbywającej praktyki, turystom oraz uczestnikom obozów i kolonii.
W Programie Szczepień Ochronnych na 2021 r. podkreślono też, że szczepienie przeciw KZM zalecane jest osobom szczególnie często podejmującym aktywność fizyczną poza pomieszczeniami i na świeżym powietrzu, w tym:
- Biegaczom;
- Grzybiarzom;
- Właścicielom psów;
- Rodzinom z małymi dziećmi.
Jednak należy pamiętać, że na ukąszenie przez kleszcza jesteśmy narażeni przy najprostszych czynnościach, wykonywanych na łonie natury (prace w ogrodzie, spacer po lesie, jogging w parku czy zabawa w piaskownicy na placu zabaw). Przeciw kleszczowemu zapaleniu mózgu mogą się szczepić wszyscy dorośli oraz dzieci, które ukończyły 1 rok życia.
Jeśli potrzebujesz więcej czasu do przemyśleń lub dodatkowej motywacji polecam Ci zapoznać się z tymi zagadnieniami:
- 6 powodów, aby zaszczepić się przeciw Kleszczowemu Zapaleniu Mózgu (KZM) – link znajdziesz 👉 tutaj;
- Porównanie ryzyka zachorowania na KZM i wystąpienia NOP (niepożądany odczyn poszczepienny), link znajdziesz 👉 tutaj.
Borelioza
Borelioza zwana inaczej Chorobą z Lyme to groźna choroba zakaźna wywoływana przez bakterie Borelia burgdorferi, która może zaatakować różne narządy w naszym ciele. Jest przenoszona przez kleszcze i stanowi poważne zagrożenie dla zdrowia. Zazwyczaj patogeny dostają się do organizmu człowieka po około 24 godzinach od ukąszenia, ale im dłużej trwa ekspozycja, tym większe jest ryzyko zakażenia. Jednak nie każde ukąszenie przez kleszcza prowadzi do rozwoju boreliozy, a objawy mogą się różnić w zależności od osoby i sprawności układu odpornościowego. Należy pamiętać, że borelioza może rozwijać się przez długi czas bezobjawowo, co utrudnia jej rozpoznanie i leczenie. Warto wiedzieć, że niektóre osoby, takie jak leśnicy, myśliwi czy rolnicy, są bardziej narażeni na ryzyko zakażenia boreliozą. Dlatego ważne jest, aby być świadomym zagrożenia i podjąć odpowiednie środki ostrożności podczas przebywania na obszarach, gdzie mogą występować kleszcze.
Według raportu opublikowanego przez Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny w 2022 r. potwierdzono w Polsce 17 338 przypadków boreliozy. Dla porównania w 2021 roku było ich 12 500.
Jak wygląda przebieg choroby
Klinicznie przebieg choroby możemy podzielić na trzy fazy:
- wczesną, miejscową – w której może, ale wcale nie musi pojawić się tzw. rumień wędrujący;
- wczesną, rozsianą – rozwijającą się zazwyczaj w przypadku nie podjęcia skutecznej terapii antybiotykowej;
- późną, związaną z powikłaniami narządowymi
Faza wczesna – miejscowa
Faza wczesna miejscowa zwykle rozwija się w okresie od kilku dni do miesiąca po ukąszeniu przez kleszcza. W tej fazie choroby możemy zaobserwować pojawienie się charakterystycznych zmian skórnych, czyli tzw. rumień wędrujący. Musisz jednak wiedzieć, że rumień po ukłuciu kleszcza nie występuje u wszystkich pacjentów z boreliozą, ponieważ pojawia się jedynie w około 40-60% przypadków. Warto pamiętać, że poza zmianami skórnymi mogą występować inne objawy, niekiedy przypominające typową infekcję, takie jak:
- bóle mięśni i stawów,
- bóle i zawroty głowy,
- stany podgorączkowe lub gorączka,
- ogólne osłabienie lub zmęczenie,
- objawy kardiologiczne – np. zaburzenia rytmu serca bez wyraźnej przyczyny).
W kolejnym etapie choroby mogą ujawnić się rzadziej występujące, ale z pewnością bardziej niepokojące, mało specyficzne objawy, takie jak:
- porażenie nerwu twarzowego, widoczne jako porażenie połowy twarzy,
- zapalenie stawu – najczęściej kolanowego,
- zapalenie opon mózgowo-rdzeniowych.
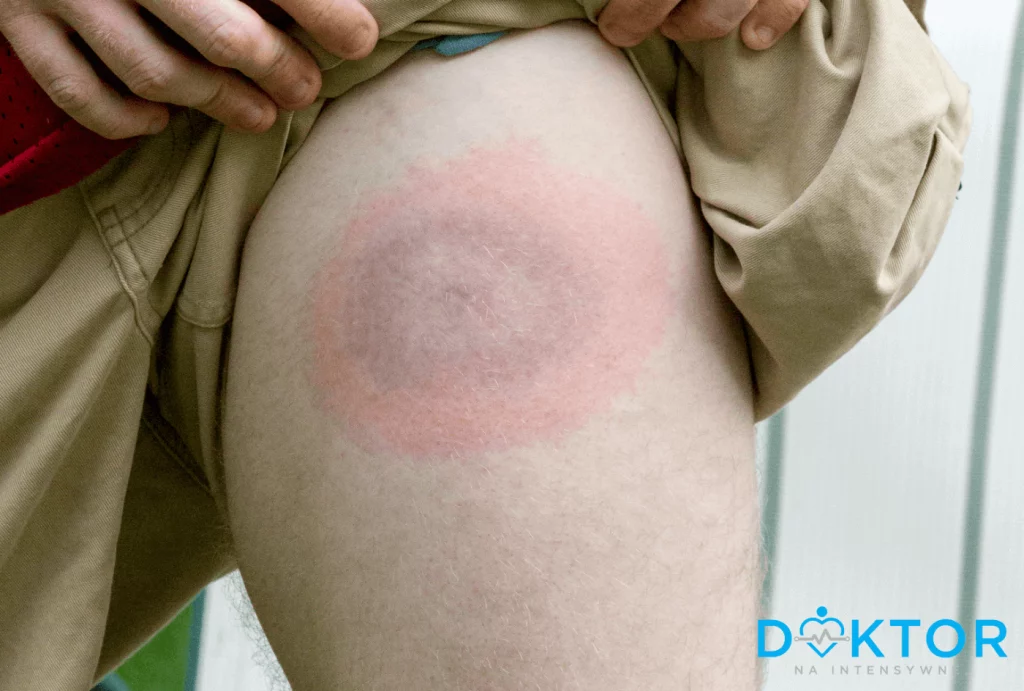
Co to jest rumień wędrujący
Rumień wędrujący jest bardzo charakterystycznym objawem skórnym, który pojawia się w ciągu około 30 dni od ukąszenia przez kleszcza. Warto pamiętać, że występuje tylko w około 40-60% przypadków, dlatego jego brak wcale nie wyklucza zakażenia i rozwijającej się choroby. Najczęściej rumień pojawia się w miejscu, w którym doszło do ukąszenia, a jego bezpośrednią przyczyną jest rozszerzenie się naczyń krwionośnych na skutek infekcji i stanu zapalnego. Rumień wędrujący ma typową, obrączkowatą formę, a jego średnica zazwyczaj nie przekracza 5 cm. W środku rumienia zwykle znajduje się miejsce ukąszenia, wokół której rozchodzi się blady okrąg. Warto zaznaczyć, że rumień stopniowo powiększa się (stąd jego nazwa – „wędrujący”), ale poza tym nie daje innych dolegliwości – nie swędzi, nie boli i nie piecze, pomimo że skóra w tym miejscu jest napięta.
Niekiedy ukąszenie przez kleszcza wyzwala pojawianie się innych zmian skórnych, takich jak guzki, pęcherze, wybroczyny czy zgrubienia. Pamiętaj również o tym, że w miejscu ukąszenia może pojawić się typowa reakcja alergiczna, którą niekiedy pacjent może błędnie zinterpretować jako rumień.
Faza wczesna – rozsiana
Jeśli nie wdrożymy odpowiedniego leczenia przeciwbakteryjnego, to kolejnym etapem boreliozy jest faza wczesna rozsiana, która prowadzi do wystąpienia szeregu wtórnych objawów. Ten okres choroby może występować od 10 dni nawet do 2 lat po ukąszeniu przez kleszcza, a dość częstym objawem jest zapalenie stawów. Pacjenci często skarżą się na obrzęk, ból i sztywność w stawach kolanowych, łokciowych czy barkowych. Dodatkowo mogą pojawić się również problemy ze strony układu nerwowego, takie jak porażenie nerwu twarzowego, zaburzenia czucia, drętwienie kończyn oraz niedowłady. Warto zaznaczyć, że wciąż mogą występować objawy grypopodobne, które mogą utrzymywać się przez dłuższy czas. Pamiętaj, że kluczowe dla zmniejszenia ryzyka powikłań jest wczesne i skuteczne leczenie boreliozy, które może znacząco ograniczyć negatywny wpływ choroby na zdrowie i dalsze funkcjonowanie pacjenta.
Faza późna
W późnej, przewlekłej fazie choroby obserwujemy niepokojące objawy, które mogą wystąpić nawet po kilku latach od ukąszenia kleszcza. Zwykle są to dolegliwości stawowo-mięśniowe, zmiany skórne na kończynach, jak również objawy ze strony nerwów czaszkowych oraz korzeni nerwowych. Prowadzi to często do drętwienia mięśni, niedowładów, zaburzeń pamięci, upośledzenia koncentracji, senności oraz do zmian osobowości. Postawienie właściwej diagnozy w tej fazie jest wyzwaniem, ponieważ objawy są różnorodne i mogą przypominać inne choroby, takie jak stwardnienie rozsiane, choroby reumatyczne, toczeń rumieniowaty, ale także nerwicę. Niestety, w tej fazie zmiany mogą być trwałe, a pacjenci nadal mogą odczuwać objawy, mimo właściwie prowadzonej antybiotykoterapii. Dlatego kluczowe jest rozpoznanie i wdrożenie odpowiedniego leczenia na wcześniejszych etapach choroby, aby ograniczyć negatywne skutki przewlekłej boreliozy i poprawić jakość życia pacjentów.
Diagnostyka boreliozy
W sytuacji, gdy uda się rozpoznać charakterystyczny rumień wędrujący, pacjent nie musi poddawać się badaniom laboratoryjnym. Kluczowe jest natychmiastowe rozpoczęcie antybiotykoterapii, która powinna trwać przez około 28 dni. Jednak jeśli po bezpośrednim kontakcie z kleszczem występują inne objawy, konieczna jest diagnostyka laboratoryjna. Informacja o czasie ukłucia i potencjalnym zakażeniu będzie dla lekarza bardzo istotna. W celu zdiagnozowania boreliozy można skorzystać z badań serologicznych, które oceniają reakcję organizmu na zakażenie. Kiedy bakteria dostaje się do organizmu, nasz układ immunologiczny rozpoznaje obce białko na jej powierzchni i rozpoczyna produkcję przeciwciał. Jednak ten proces wymaga czasu, zazwyczaj od 4 do 6 tygodni. Musisz pamiętać, że przeprowadzenie badań przed upływem 4 tygodni od ukąszenia przez kleszcza może skutkować wynikiem fałszywie ujemnym z powodu tzw. okna serologicznego.
Jakie badania wykonać i kiedy to zrobić?
W diagnostyce boreliozy często stosuje się proces dwuetapowy, który umożliwia uzyskanie bardziej precyzyjnych wyników. Pierwszym etapem jest wykonanie immunoenzymatycznego testu ELISA wykrywającego przeciwciała w klasach IgM i IgG. Jeśli wynik w obu klasach jest ujemny, można wykluczyć zakażenie boreliozą. Wynik badania serologicznego zależy oczywiście od stadium choroby, czasu występowania objawów i ewentualnych terapii antybiotykowych. Pozytywnych wyników badań serologicznych można oczekiwać najwcześniej w 3-4. tygodniu od zakażenia, a zatem wykonywanie ich bezpośrednio po kontakcie z kleszczem lub po pojawieniu się rumienia wędrującego nie ma żadnego medycznego uzasadnienia.
Jeżeli wynik jest pozytywny lub niejednoznaczny, przechodzi się do drugiego etapu diagnostycznego. W tym etapie przeprowadza się test Western-blot potwierdzający obecność przeciwciał IgG i IgM. Ten test pozwala uzyskać pewność, czy wystąpiło zakażenie boreliozą. Dzięki przeprowadzeniu obu testów można uzyskać dokładniejszą diagnozę i podjąć odpowiednie leczenie.
Inną metodą diagnostyczną jest badanie PCR i Real Time PCR, które polega na wykrywaniu materiału genetycznego DNA bakterii. Wykonuje się je tylko w niektórych przypadkach, a materiałem diagnostycznym mogą być wycinki skóry, płyn ze zmienionego zapalnie stawu lub płyn mózgowo – rdzeniowy.
Leczenie boreliozy
Borelioza, będąca chorobą bakteryjną może być z powodzeniem leczona przy użyciu antybiotyków. W terapii boreliozy stosuje się zarówno antybiotyki bakteriostatyczne, które hamują wzrost, jak i osłabiają mikroorganizmy, pozwalając układowi odpornościowemu na ich eliminację, a także antybiotyki bakteriobójcze, które niszczą żywe komórki drobnoustrojów. Wybór odpowiedniego antybiotyku i długość leczenia zależą od stadium choroby oraz tempa rozprzestrzeniania się w organizmie człowieka. Kluczowe jest jednak wczesne wykrycie choroby, gdyż włączenie leczenia na tym etapie daje duże szanse na całkowite wyleczenie.
Musisz wiedzieć, że nie każda osoba, która zostanie zakażona bakterią Borelia po ukąszeniu przez kleszcza, rzeczywiście zachoruje na boreliozę. W wielu przypadkach organizm potrafi samodzielnie wyeliminować bakterie bez konieczności leczenia, co skutkuje brakiem objawów i późniejszych konsekwencji. Z tego powodu możliwe jest wykrycie specyficznych przeciwciał we krwi osób zdrowych. Statystyki pokazują, że nawet do 25% populacji posiada te przeciwciała, pomimo braku jakichkolwiek objawów choroby. Tylko 0,5% do 1,5% osób ukąszonych przez kleszcza rzeczywiście rozwinie boreliozę.
Inne choroby przenoszone przez kleszcze
Opisane powyżej dwie choroby, czyli borelioza i kleszczowe zapalenie mózgu należą do najczęstszych zakażeń przenoszonych przez kleszcze. Przypominam, że bakterią Borelia można zakazić się tylko drogą ukąszenia przez kleszcza i nie jest to choroba zaraźliwa. Oznacza to, że nie ma możliwości przeniesienia jej przez kontakt z drugą osobą. Nie ma również skutecznej szczepionki przeciwko boreliozie, ale istnieje szczepienie zapobiegające wystąpieniu Kleszczowego Zapalenia Mózgu. Oprócz wyżej wymienionych chorób warto wiedzieć, że kleszcze mogą przenosić również inne choroby, o których przeczytasz poniżej. Najczęściej są to tzw. riketsjozy, czyli choroby zwierząt i ludzi, które wywołuje grupa bakterii należąca do riketsji. Te gram ujemne mikroby, które nie posiadają ściany komórkowej rozwijają się wewnątrz komórek organizmu, a to przeniesienia na inny organizm potrzebują wektora, czyli takiego pomocnika, którym najczęściej jest kleszcz. Zakażenia wywołane tymi drobnoustrojami na szczęście nie są zbyt częste, ale warto o nich pamiętać.
Gorączka Q
Gorączka Q to choroba zwana zoonozą, co oznacza, że może przenosić się ze zwierząt na ludzi. Kleszcze, żerując na zakażonych zwierzętach, mogą przenosić patogeny, które pozostają na skórze, sierści lub wełnie. Kiedy te patogeny wysychają, mogą tworzyć pył i kurz na sierści zwierząt oraz na produktach pochodzących od zakażonych zwierząt. Główne źródło zakażenia dla ludzi to wdychanie skażonego aerozolu. W mediach terminem „kozia grypa” określa się przypadki Gorączki Q, które pojawiły się w Holandii od 2007 roku. Jest to nieformalne określenie, które zyskało popularność w opisie zachorowań na tę chorobę w tym regionie.
Ludzka anaplazmoza granulocyt arna (HGA)
Anaplazmoza to ostre schorzenie przebiegające z gorączką, w którym zajęte są leukocyty, czyli popularne białe krwinki i komórki śródbłonka. Jest szczególnie niebezpieczna dla osób o osłabionej odporności, u których prowadzi do ciężkiego przebiegu choroby. Okres wylęgania wynosi zazwyczaj około 9 dni. Objawia się nagłą gorączką, bólem głowy, dreszczami, ogólnym złym samopoczuciem oraz bolesnymi mięśniami, które mogą być bardzo uciążliwe. Rzadziej mogą pojawić się utrata apetytu, nudności, wymioty, bóle brzucha, biegunka, kaszel lub splątanie. W Europie około 30% pacjentów z anaplazmozą jednocześnie cierpi na kleszczowe zapalenie mózgu lub boreliozę z Lyme. Na szczęście większość przypadków anaplazmozy wykazuje tendencję do samo uzdrowienia, nawet bez konieczności stosowania odpowiedniej antybiotykoterapii.
Ludzka erlichioza monocytarna (HME)
Ostra choroba gorączkowa wywołana zakażeniem bakteryjnym, która na szczęście nie została dotychczas zidentyfikowana u ludzi w Europie. Charakteryzuje się nagłym początkiem gorączki, silnym bólem głowy, dreszczami, złym samopoczuciem oraz obecnością wysypki (stwierdzanej u około 40% chorych, jednak tylko u 6% na początku choroby). Wysypka najczęściej przybiera postać plamistej lub plamisto-grudkowej, czasem krwotocznej, i zazwyczaj obejmuje tułów oraz kończyny. Okres wylęgania wynosi od 7 do 10 dni. Zakażenie Erlichia chaffeensis może toczyć się bezobjawowo lub mieć bardzo ciężki przebieg. Średnio choroba utrzymuje się przez około 23 dni. Na szczęście większość przypadków wykazuje tendencję do samoistnego wyleczenia, bez konieczności stosowania odpowiedniej antybiotykoterapii.
Rickettsia slovakia i Rickettsia raoultii (TIBOLA/DEBONEL)
TIBOLA (ang. Tick-Borne Lymphadenitis), zwana również DEBONEL (ang. Dermacentor-Borne Necrosis – Erythema Lymphadenopathy) lub nowo proponowanej nazwie SENLAT (ang. Scalp Eschar and Neck Lymph Adenopathy), to choroba wywołana przez bakterie Rickettsia slovakia i Rickettsia raoultii. Po raz pierwszy została opisana we Francji, ale odnotowano przypadki również w innych częściach Europy: Hiszpanii, Portugalii, na Węgrzech, w Austrii, Słowacji, Słowenii, Rumunii, Chorwacji, Bułgarii i Polsce.
Głównym nosicielem tego zakażenia jest kleszcz Dermacentor reticulatus, który stosunkowo rzadko atakuje ludzi, gdyż najczęstszym jego żywicielem są psy. Aktywność tego kleszcza występuje wcześniej niż u kleszcza Ixodes ricinus, czyli kleszcza pospolitego i rozpoczyna się już w maju. Ukłucie kleszcza może prowadzić do powstania strupa na skórze głowy oraz powiększenia węzłów chłonnych w następstwie reakcji zapalnej.
Bartonelloza
Bartonella spp. to bakterie wewnątrzkomórkowe, które atakują krwinki czerwone, czyli erytrocyty oraz komórki nabłonka naczyń krwionośnych. Bakterie przenoszone są przez pchły, wszy, a także kleszcze, które żywią się krwią zakażonych ssaków. Odnaleziono obecność niektórych gatunków w kleszczach, ale jak dotąd nie opisano przypadków zachorowania po ukąszeniu przez kleszcze w Polsce.
Jak chronić się przed ukąszeniem przez kleszcza
W przypadku chorób przenoszonych przez kleszcze najlepiej sprawdzi się profilaktyka w myśl zasady „lepiej zapobiegać niż leczyć”. Istnieje kilka prostych zasad, których przestrzeganie może znacznie zmniejszyć ryzyko ukąszenia przez kleszcze i uniknięcia ewentualnego zakażenia. Zapamiętaj poniższe zasady i postaraj się wdrożyć je podczas codziennych aktywności.
Odstraszaj kleszcze
Stosuj powszechnie dostępne repelenty, czyli środki przeciw kleszczom – możesz je kupić w aptece lub w sklepie podczas codziennych zakupów.
Pamiętaj o odpowiednim ubraniu
Podczas aktywności w miejscach szczególnie narażonych na występowanie kleszczy, takich jak lasy, tereny zalesione, wysokie trawy, zagajniki noś lekkie, przewiewne ubrania. Wybieraj długie spodnie i odzież z długim rękawem. Pilnuj, aby spodnie były wpuszczone w skarpetki, wybierz kryte buty i nakrycie głowy. Warto pamiętać, że zakładając odzież w jasnym kolorze łatwiej zauważysz kleszcza na ubraniu.

Ograniczaj ryzyko
Unikaj spacerów w godzinach największej aktywności owadów i pajęczaków. Staraj się unikać także terenów przejściowych, takich jak łąki czy skraje lasów. A jeśli planujesz odpoczynek na świeżym powietrzu lub camping, czy biwak pod namiotem postaraj się wybrać odpowiednie miejsce. Zwróć uwagę czy trawa jest niewysoka, a wokół nie ma wysokich krzaków czy zarośli.
Obejrzyj dokładnie swoje ciało
Warto poświęcić trochę czasu na sprawdzanie siebie i swoich dzieci na obecność kleszczy każdego dnia i po każdej aktywności. Zwracaj szczególną uwagę na miejsca ulubione dla kleszczy, czyli pachwiny, zagłębienia pod kolanami, owłosiona skóra głowy, szyja oraz miejsca za uszami. Warto poprosić kogoś z rodziny o dokładne sprawdzenie, czy nie masz kleszcza na skórze głowy. Po takich oględzinach umyj dokładnie swoje ciało.
Unikaj pozostawiania ubrań na ziemi lub podłodze
Musisz wiedzieć, że kleszcze mogą przeżyć w pomieszczeniach nawet do kilku miesięcy, dlatego warto dokładnie sprawdzić ubranie, które mieliśmy na sobie. Nawet jeśli nie znaleźliśmy żadnego kleszcza warto dla pewności od razu wyprać odzież w pralce.
Usuń szybko znalezionego kleszcza
Jeżeli powyżej przedstawione sposoby Cię zawiodą i mimo wszystko dojdzie do ukąszenia przez kleszcza to postaraj się zachować spokój i nie panikować. Zastosuj opisane powyżej zasady pierwszej pomocy i jak najszybciej usuń kleszcza ze skóry. Nie zapominaj o dokładnej obserwacji miejsca ukąszenia, jak również ogólnego samopoczucia przez minimum miesiąc od tego zdarzenia.
Nie przyjmuj profilaktycznie antybiotyków
Jeszcze raz chciałbym podkreślić, że przyjmowanie antybiotyków jako profilaktyki po ukąszeniu przez kleszcza nie jest zalecane. Nadużywanie antybiotyków w dzisiejszych czasach stanowi dla nas – lekarzy bardzo duży problem i prowadzi do rozwoju różnych mechanizmów oporności bakterii na stosowane leki. Pamiętaj, że nie ma żadnego logicznego wytłumaczenia na przeprowadzanie badania kleszcza na obecność patogenów.
Podsumowanie
Dziękuję Ci za poświęcenie czasu na lekturę tego artykułu o kleszczach. Mam nadzieję, że udało mi się przekazać wiele przydatnych informacji w przystępny sposób. Zachęcam Cię do udostępnienia tego artykułu znajomym lub innym rodzicom i opiekunom, którzy mogą skorzystać z tych porad. Twoje wsparcie w rozpowszechnianiu wiedzy na temat prewencji i zagrożeń związanych z kleszczami będzie dla mnie niezwykle cenne. A jeśli chcesz zapoznać się z innymi materiałami to zachęcam do regularnego śledzenia tego bloga, gdzie znajdziesz więcej ciekawych artykułów. Jeszcze raz dziękuję za poświęcony czas i życzę Ci udanych, ciepłych i bezpiecznych dni wraz z Twoim dzieckiem!