PONV, czyli nudności i wymioty pooperacyjne – (ang. postoperative nausea and vomiting) to jedne z najczęściej występujących powikłań po znieczuleniu ogólnym. Chociaż mogą wydawać się stosunkowo łagodne w porównaniu z innymi potencjalnymi powikłaniami, mają one znaczący wpływ na komfort i dobre samopoczucie pacjentów po operacji. Co więcej, nieleczone PONV może prowadzić do bardziej poważnych komplikacji, takich jak odwodnienie, wydłużenie hospitalizacji, utrudnienie gojenia ran pooperacyjnych czy nawet aspiracja treści żołądkowej.
Dlatego postanowiłem przybliżyć Ci to zagadnienie. Zrozumienie mechanizmów powstawania PONV, jak również znalezienie skutecznych metod zapobiegania im i ich leczenia stanowi ważny element w codziennej praktyce anestezjologicznej. Naszym celem jako lekarzy jest nie tylko zapewnienie bezpiecznego przebiegu operacji, ale również minimalizacja dyskomfortu pacjenta i częstotliwości występowania powikłań.
Z tego wpisu dowiesz się:
- Dlaczego nie powinniśmy bagatelizować problemu PONV?
- Jaka jest patofizjologia nudności i wymiotów pooperacyjnych?
- Jakie są najczęstsze czynniki ryzyka PONV?
- Jak wygląda profilaktyka PONV?
- Jak leczyć nudności i wymioty pooperacyjne?
Podstawowe definicje
Nudności
Nudności to subiektywne i nieprzyjemne uczucie dyskomfortu w okolicy żołądka, często prowadzące do odczucia potrzeby wymiotowania. Mają charakter obronny i są reakcją organizmu na różne czynniki drażniące. W przypadku nudności nie występują gwałtowne ruchy mięśni tłoczni brzusznej, krtani i gardła. Ostrym nudnością mogą natomiast towarzyszyć:
- zwiększone wydzielanie śliny;
- nadmierne pocenie się;
- zaburzenia napięcia naczyń krwionośnych.
Wymioty
Jest to skomplikowany, wieloskładnikowy odruch, który prowadzi do wydalenia treści żołądkowej przez usta. Wymioty są zwykle poprzedzone nudnościami i są fizjologiczną reakcją na toksyny lub inne czynniki drażniące, ale mogą być także objawem wielu schorzeń. Wymioty poprzedza odruch wymiotny (odruch zrywania), w którym nie dochodzi jeszcze do wyrzucania treści żołądka.
Pooperacyjne nudności i wymioty (PONV)
Termin ten odnosi się do nudności lub wymiotów występujących po zabiegach chirurgicznych wykonywanych w znieczuleniu ogólnym. Jest to jedno z najczęściej występujących powikłań po operacjach, które mogą negatywnie wpłynąć na komfort i jakość życia pacjenta w okresie pooperacyjnym.
Nudności i wymioty pooperacyjne – powikłania i problemy pacjenta
Bardzo często bagatelizujemy problem występowania pooperacyjnych nudności i wymiotów. Pacjent po wykonanym zabiegu operacyjnym w znieczuleniu ogólnym zazwyczaj trafia na oddział, na którym nie jesteśmy w stanie sprawować nad nim bezpośredniego nadzoru.
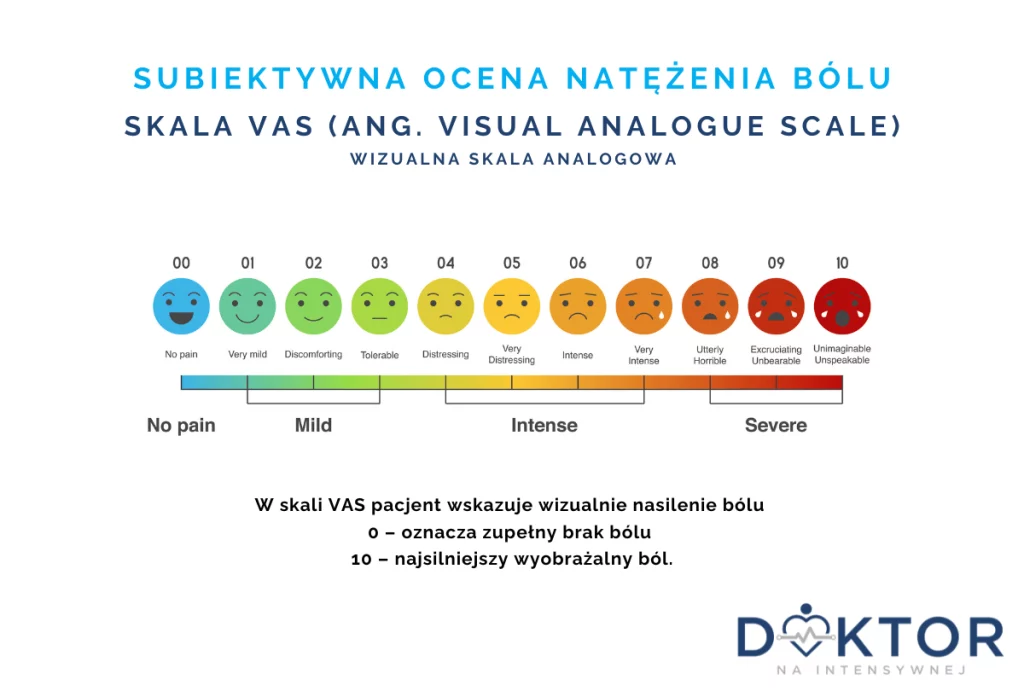
Wykazano, że głównymi problemami, które nie dają spokoju pacjentom są lęk o to, czy wybudzą się po wykonywanym znieczuleniu, obawa o wystąpienie silnych dolegliwości bólowych oraz czy po wybudzeniu nie pojawią się nudności i wymioty. Co ciekawe nudności według relacji pacjentów stanowią bardziej uciążliwy problem niż wymioty. Problem ten możemy niestety wygenerować sami, np. podając duże dawki silnych opioidów w celu zmniejszenia dolegliwości bólowych. Rozwiązują jeden kłopot pacjenta, zupełnym przypadkiem możemy spowodować pojawienie się uporczywych nudności. Dlatego warto dbać i oceniać ogólny komfort chorego w okresie pooperacyjnym korzystając z odpowiednich narzędzi, np. skali VAS.
Powikłania związane z PONV
Najczęstszymi powikłaniami powiązanymi z pooperacyjnymi nudnościami i wymiotami są pogorszenie komfortu pacjenta i zmniejszenie satysfakcji z przeprowadzonej procedury. Wystąpienie PONV zwiększa koszty pobytu chorego w placówce, a niekiedy szczególnie w przypadku dzieci zwiększa częstość ponownych przyjęć do szpitala. Bardzo rzadko może dochodzić do groźnych ciężkich powikłań, takich jak:
- aspiracja, a także mikroaspiracja treści pokarmowej,
- pęknięcie tchawicy,
- pęknięcie przełyku,
- utrata wzroku (odklejenie siatkówki),
- rozedma podskórna.
Patofizjologia PONV
Aby zrozumieć patofizjologiczny proces, który wpływa na powstawanie nudności i wymiotów musisz wiedzieć czym jest pole najdalsze, a także złożoność całego zjawiska.
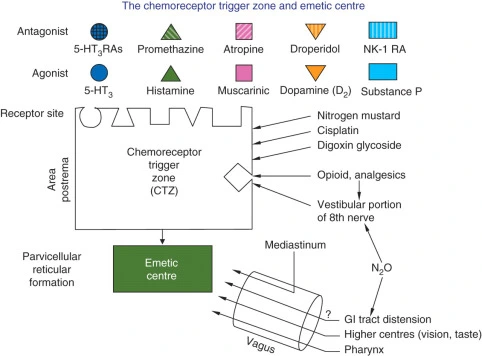
Pole najdalsze /łac. area postrema/
Pole najdalsze znajduje się w dnie komory czwartej i jest głównym miejscem odpowiedzialnym za powstawanie PONV. Cechą charakterystyczną jest, że miejsce to nie jest oddzielone od układu krążenia barierą krew-mózg. Z tego powodu każdy czynnik chemiczny, który krąży we krwi może wywołać nudności i wymioty.
Głównymi ośrodkami znajdującymi się w polu najdalszym są:
- ośrodek wrażliwy na bodźce chemiczne (ang. chemoreceptor trigger zone – CTZ) – najważniejszy, jeśli chodzi o patofizjologię;
- ośrodek wrażliwy na bodźce fizyczne, takie jak: napromienianie, radioterapia, wzrost temperatury;
Źródło: A. Chandrakantan, P.S.A. Glass, Multimodal therapies for postoperative nausea and vomiting, and pain, British Journal of Anaesthesia, Volume 107, Supplement 1, 2011, 👉 link tutaj.
Ośrodki te łączą się z jądrem pasma samotnego, które bierze udział w unerwieniu nerwu błędnego. Przez to pobudzenie nerwu błędnego często skutkuje wystąpieniem nudności i wymiotów.
Patofizjologia PONV
Opisując patofizjologię PONV należy wspomnieć, że do CTZ docierają bodźce z wielu miejsc, zarówno z OUN, jak i również z obwodu. Wpływ na opisany ośrodek ma wiele różnych substancji, m.in: acetylocholina (ACh), dopamina, serotonina, a także np. substancja P, działająca na receptory neurokininowe NK typu 1. Zrozumienie procesów patofizjologicznych pozwala na prowadzenie skutecznego leczenia przeciwwymiotnego, np. poprzez zastosowanie antagonistów obwodowych receptorów serotoninowych (5-HT3) – np. ondansetronu, czy antagonisty receptora NK-1 (Aprepitant).
Czynniki ryzyka PONV
Istnieje wiele różnych czynników zwiększających ryzyko wystąpienia PONV. W zależności od piśmiennictwa podaje się nawet 70 do 100 różnych czynników. Najczęściej wyróżniamy podział na:
- czynniki zależne od znieczulenia,
- czynniki zależne od pacjenta,
- czynniki zależne od rodzaju zabiegu.
Przyjmuje się, że jeśli chodzi o ryzyko wystąpienia PONV to trafność prognozowania na podstawie różnych czynników wynosi ok. 70%, a zwiększanie ryzyka – szczególnie jeśli chodzi o czynniki zależne od pacjenta nie podnosi tej trafności.
Czynniki zależne od znieczulenia
Do czynników ryzyka PONV zależnych od znieczulenia zaliczamy:
- stosowanie anestetyków wziewnych (za środek najbardziej emetogenny uznaje się izofluran);
- stosowanie podtlenku azotu;
- pooperacyjna i śródoperacyjna podaż opioidów – mniejszy wpływ ma z pewnością podawanie tych leków w trakcie trwania znieczulenia;
- czas znieczulenia.
Jeśli chodzi o czas znieczulenia to ryzyko bazowe, w sytuacji, gdy nie występują inne czynniki wynosi 10%. Każde kolejne 30 minut znieczulenia oznacza wzrost ryzyka o ok. 60%. W praktyce wygląda to tak:
- zabieg trwający do 30 minut – ryzyko ok. 10%,
- zabieg trwający do 60 minut – ryzyko ok. 16%,
- zabieg trwający do 90 minut – ryzyko ok. 26%.
Wbrew wcześniejszym przekonaniom stosowanie neostygminy w normalnych dawkach nie zwiększa ryzyka występowania PONV. Dawka je wywołująca powinna przekraczać 2,5 mg.
Czynniki zależne od pacjenta
Z czynników zależnych od pacjenta możemy wymienić m.in.:
- płeć żeńska;
- PONV w wywiadzie – również u członków rodziny;
- choroba lokomocyjna – również u członków rodziny;
- niepalenie tytoniu;
Spośród wymienionych największy wpływ ma płeć, a najmniejszy niepalenie tytoniu.
Czynniki zależne od rodzaju zabiegu
Do wystąpienia PONV predysponują najczęściej zabiegi:
- wykonywane laparoskopowo,
- operacje zeza – szczególnie u dzieci,
- laparotomia,
- zabiegi laryngologiczne,
- operacje neurochirurgiczne,
- zabiegi związane z chirurgią plastyczną,
- operacje sutka.
Nudności i wymioty pooperacyjne – przydatne skale
Skala Apfel
W skali Apfel oceniamy występowanie bądź brak następujących czynników ryzyka:
- płeć żeńska,
- choroba lokomocyjna lub PONV w wywiadzie,
- niepalenie tytoniu,
- pooperacyjna podaż opioidów.
Za każdy występujący czynnik, pacjent może otrzymać 1 pkt. Po dodaniu wszystkich punktów możemy oszacować ryzyko wystąpenia PONV w następujący sposób.
| Ilość punktów | Ryzyko PONV |
|---|---|
| 0 punktów | 10% |
| 1 punkt | 21% |
| 2 punkty | 39% |
| 3 punkty | 61% |
| 4 punkty | 78% |
Jeżeli dodatkowo dodamy do tego ryzyko związane z czasem znieczulenia lub z zastosowaniem np. anestetyków wziewnych możemy mieć niemal 100% pewność związaną z wystąpieniem epizodów nudności i wymiotów pooperacyjnych.
Skala Koivuranty
Skala Koivuranty jest w gruncie rzeczy modyfikacją opisanej powyżej skali Apfel. Różnica polega na rozdzieleniu choroby lokomocyjnej oraz wcześniejszego występowania PONV w wywiadzie, a także ocenie czasu trwania zabiegu, jako oddzielnego czynnika ryzyka.
| Czynnik ryzyka | Punktacja |
|---|---|
| Zabieg operacyjny powyżej 60 minut | 1 pkt |
| Płeć żeńska | 1 pkt |
| Choroba lokomocyjna w wywiadzie | 1 pkt |
| PONV w wywiadzie | 1 pkt |
| Niepalenie tytoniu | 1 pkt |
Jednocześnie skala ta rozdziela ryzyko występowania nudności i wymiotów. Z założenia ryzyko wystąpienia nudności jest większe i przy uzyskaniu maksymalnego wyniku wynoszącego 5 punktów wynosi ok. 87%.
Skala PDNV (Post-Discharge Nausea and Vomiting)
Kolejną modyfikacją skali Apfel jest skala PDNV przeznaczona do oceny ryzyka PONV w przypadku przeprowadzania zabiegów z zakresu chirurgii jednego dnia, czyli operacji w trybie ambulatoryjnym. Czynniki ryzyka oceniane w tej skali to wszystkie elementy opisanej skali Apfel, czyli:
- płeć żeńska,
- choroba lokomocyjna lub PONV w wywiadzie,
- niepalenie tytoniu,
- pooperacyjna podaż opioidów
Dodatkowy punkt pacjent może otrzymać za pojawienie się nudności w okresie bezpośrednio po zabiegu operacyjnym jeszcze podczas obserwacji w szpitalu.
Profilaktyka PONV
Próbując zredukować ryzyko wystąpienia pooperacyjnych nudności i wymiotów mamy do dyspozycji szereg różnych działań profilaktycznych, takich jak:
- redukcja ryzyka podstawowego,
- rozważne wykorzystanie leków opioidowych,
- profilaktykę niefarmakologiczną,
- profilaktykę farmakologiczną.
Redukcja ryzyka podstawowego
Ryzyko występowania PONV możemy redukować poprzez wybór konkretnych rozwiązań podczas prowadzenia znieczulenia do zabiegu operacyjnego. Warto wymienić m.in.:
- Wykonywanie znieczuleń regionalnych – pamiętaj, że to zalecenie nie obejmuje znieczulenia podpajęczynówkowego, ponieważ wysoka blokada na wysokości Th4 powoduje znaczące zwiększenie ryzyka PONV z uwagi na przewagę wpływu nerwu błędnego.
- Zastosowanie propofolu do indukcji i podtrzymania znieczulenia.
- Unikanie stosowania podtlenku azotu.
- Unikanie anestetyków wziewnych
- Zmniejszenie podaży opioidów w trakcie znieczulenia i w okresie pooperacyjnym.
Kontrowersje związane z redukcją ryzyka
Wśród kontrowersyjnych tez związanych z zaleceniami dotyczącymi ograniczania ryzyka PONV możemy znaleźć kilka utartych schematów działania, które nie znalazły potwierdzenia w dowodach naukowych.
- Odpowiednie nawodnienie jest dość dyskusyjne i raczej nie ma wpływu na redukcję epizodów PONV.
- Niektórzy autorzy zalecali zwiększenie stężenia tlenu w mieszaninie oddechowej, ale z powodu na toksyczność wysokich stężeń tlenu nie wydaje się to zbyt korzystnym rozwiązaniem mającym na celu ograniczanie PONV.
- Ograniczanie lub całkowita rezygnacja ze stosowania neostygminy również jest kontrowersyjna z uwagi na brak dowodów na wpływ wykorzystywanych dawek (1,5-2 mg) na zwiększenie częstości występowania PONV. Wspominałem o tym powyżej, że dawka je wywołująca powinna przekraczać 2,5 mg.
Wpływ stosowania podtlenku azotu na występowanie PONV
Zasadniczo dobrą praktyką zapobiegania pooperacyjnym nudnościom i wymiotom jest unikanie ze stosowania podtlenku azotu podczas prowadzenia znieczulenia ogólnego. Udowodniono, że podtlenek azotu wyzwala PONV i znacząco redukuje działania profilaktyczne związane, chociażby z używaniem propofolu. Jednocześnie musisz wiedzieć, że unikanie stosowania tego środka podczas znieczulenia daje efekt umiarkowany, redukując ryzyko głównie u kobiet. Dodatkowo podaje się, że łączne zastosowanie propofolu oraz podtlenku azotu zmniejsza ryzyko wystąpienia PONV związanego ze stosowaniem gazu anestetycznego.
Ograniczenie opioidów, a PONV
Ogólnie rzecz biorąc zwiększona podaż opioidów szczególnie w okresie pooperacyjnym znacząco wzmacnia ryzyko pojawienia się PONV. W piśmiennictwie przyjmuje się, że ok. 50% pacjentów leczonych opioidami w systemie PCA (ang. Patient-Controlled Analgesia) cierpi z powodu nudności i wymiotów. W celu ograniczenia ryzyka warto znać potencjał emetogenny poszczególnych leków opioidowych, aby w razie konieczności ich zastosowania wybierać takie, które generują najmniejsze ryzyko. Warto zapamiętać, że:
- największe ryzyko wystąpienia PONV występuje przy stosowaniu tramadolu i buprenorfiny;
- oksykodon oraz morfina mają bardzo podobny potencjał emetogenny;
- w porównaniu do morfiny fentanyl oraz remifentanyl wyróżniają się znacznie mniejszą emetogennością.
Profilaktyka niefarmakologiczna
Profilaktyka niefarmakologiczna stanowi dość kontrowersyjną i nie do końca potwierdzoną metodę ograniczania ryzyka PONV. Spośród różnych sposobów możemy wymienić np.:
- aromaterapię,
- płynoterapię okołooperacyjną,
- zastosowanie imbiru i jego ekstraktów przed znieczuleniem,
- akupunkturę – np punktu P6 położonego na dłoniowej części przedramienia.
Wspólną cechą wszystkich metod niefarmakologicznych jest niestety wątpliwa jakość dowodów, liczne kontrowersje dotyczące metodologii badań i brak potwierdzonej skuteczności. Niemniej jednak metody te stanowią ciekawą alternatywę, godną rozważenia w sytuacji szacowanego wysokiego ryzyka wystąpienia PONV.
Profilaktyka farmakologiczna
Bardzo istotną rolę w ograniczaniu ryzyka występowania PONV odgrywają metody farmakologiczne. W tym celu możemy wykorzystać następujące grupy leków:
- setrony, czyli antagoniści receptorów 5-HT3,
- glikokortykosteroidy,
- antagoniści receptorów dopaminowych D2 – butyrofenony i pochodne benzamidu,
- antagoniści receptorów NK-1
- leki antycholinergiczne
Ogólne zasady profilaktyki farmakologicznej:
- Przy wyliczonym niskim ryzyku PONV – skala Apfel 0-1 pkt profilaktyka jest nieopłacalna.
- Deksametazon, droperidol, ondansetron wykazują podobną skuteczność w profilaktyce PONV.
- Można zaobserwować efekt synergii, czyli kumulację pozytywnych efektów profilaktyki przy zastosowaniu kilku leków.
- Znieczulenie całkowicie dożylne (TIVA) z użyciem propofolu zamiast zastosowania anestetyków wziewnych gwarantuje takie samo zmniejszenie ryzyka PONV jak użycie powietrza zamiast podtlenku azotu.
- Ogólnie nie ma dowodów na to, że któryś z leków wykazuje lepszą skuteczność w zapobieganiu PONV w odniesieniu do specyficznego ryzyka lub rodzaju zabiegu.
- W przypadku niezastosowania żadnej profilaktyki najlepszą metodą leczenia i zapobiegania PONV jest wykorzystanie setronów.
- Leki wykazujące powolny początek działania (deksametazon, skopolamina) nie powinny być używane w monoterapii, tylko łączone z lekami szybko działającymi.
- Pojawienie się PONV pomimo zastosowania profilaktyki powinno skłaniać do zastosowania w leczeniu leku z innej grupy.
- W przypadku PONV wywołanych przez opioidy lekiem pierwszego rzutu jest droperidol, ale deksametazon i ondansetron wykazują podobną skuteczność.
Proponowane algorytmy profilaktyki farmakologicznej PONV
Wspomniałem już, że ogólnie profilaktyka PONV u wszystkich pacjentów jest stosunkowo mało opłacalna. Możemy jednak wyróżnić dwa podejścia do profilaktyki, czyli:
- algorytm postępowania oparty na ryzyku (bardziej praktyczny),
- algorytm uniwersalny – zakładający działania profilaktyczne u wszystkich pacjentów.
Algorytm postępowania oparty na ryzyku
Ilość czynników ryzyka oceniamy na podstawie skali Apfel. W zależności od uzyskanego wyniku podejmujemy następujące działania:
| Punktacja w skali Apfel | Działania profilaktyczne |
|---|---|
| 0 – 1 punktów | brak profilaktyki |
| 2 punkty | użycie pojedynczego leku lub zastosowanie TIVA z propofolem, ograniczenie N2O |
| 3 – 4 punkty | zastosowanie 2 leków np. deksametazon + ondansetron oraz TIVA i eliminacja N2O |
| wybieranie leków z grupy do tej pory niestosowanych |
Uniwersalny algorytm → profilaktyka u wszystkich pacjentów
W niektórych sytuacjach klinicznych zastosowanie profilaktyki PONV jest niezbędne w celu maksymalnego ograniczenia ryzyka ich wystąpienia. W takich sytuacjach pojawienie się pooperacyjnych nudności i wymiotów, pomimo stosunkowo niskiego ryzyka ich wystąpienia może być jednocześnie przyczyną poważnych powikłań. Przykładem takiego zabiegu są np. operacje z zakresu chirurgii szczękowej. W takim przypadku oceniając punktację w skali Apfel zastosujemy:
- U pacjentów uzyskujących od 0 do 2 punktów → 2 różne leki w profilaktyce,
- U pacjentów uzyskujących od 3 do 4 punktów → 2 różne leki w profilaktyce i dodatkowo z założenia znieczulenie dożylne (TIVA) i nie stosowanie podtlenku azotu.
Leczenie PONV
Setrony
Leki z grupy setronów (ondansetron, granisetron, palosteron, tropisetron) są lekami pierwszego wyboru w leczeniu PONV. Oto kilka najważniejszych informacji na temat tej grupy leków:
- Są to antagoniści receptorów serotoninowych 5-HT3.
- Jest to jedyna w pełni przebadana grupa leków.
- Są szczególnie przydatne, gdy nie zastosowano wcześniejszej profilaktyki.
- Powinny być podawane pod koniec zabiegu operacyjnego.
- Najważniejsze działania niepożądane obejmują: bóle głowy, zaparcia, wzrost aktywności enzymów wątrobowych, wydłużenie odcinka QT, a w konsekwencji komorowe zaburzenia rytmu serca.
- Dawkowanie – podobnie w profilaktyce i leczeniu PONV:
- Profilaktyka i leczenie PONV u dorosłych → 4-8 mg i.v.
- U dzieci → 1 mg i.v. na każde 10 kg masy ciała do dawki maksymalnej 8 mg.
- Teoretycznie zastosowanie mniejszej dawki (1-2 mg), także może wywołać efekt terapeutyczny.
Glikokortykosteroidy
Największą różnicą w działaniu antyemetogennym w porównaniu z setronami jest znaczne opóźnienie efektu terapeutycznego. Głównym przedstawicielem GKS stosowanym w leczeniu PONV jest deksametazon. Najważniejsze fakty związane z zastosowaniem sterydów w profilaktyce i leczeniu PONV:
- Powinny być podawane już w czasie indukcji znieczulenia ogólnego.
- Do głównych działań niepożądanych możemy zaliczyć: wzrost glikemii, hipotensję, a także hipertensję.
- Względnym przeciwwskazaniem do ich zastosowania jest rozpoznana cukrzyca.
- Dawkowanie:
- Profilaktyka i leczenie PONV u dorosłych → 4 mg i.v.
- U dzieci → 0,1 mg i.v. na każdy 1 kg masy ciała do dawki maksymalnej 4 mg.

Antagoniści receptorów dopaminowych D2
W tej grupie leków stosowanych niekiedy w leczeniu i profilaktyce PONV możemy wyróżnić 2 grupy substancji: butyrofenony oraz pochodne benzamidu.
Butyrofenony
Do tej grupy leków zaliczamy m.in. droperidol i haloperidol.
- Droperidol powinno się podawać pod koniec procedury zabiegowej, w przypadku haloperidolu moment zastosowania nie ma znaczenia.
- Leki z tej grupy są przeciwwskazane w chorobie Parkinsona oraz zespole wydłużonego QT.
- Główne działania niepożądane obejmują nadmierną sedację, a także występowanie objawów pozapiramidowych takich jak:
- sztywność mięśniową,
- bradykinezję, czyli spowolnienie ruchowe,
- drżenia,
- zaburzenia chodu.
- Dawkowanie:
- Profilaktyka i leczenie PONV → podawać 30 min przed przewidywanym czasem zakończenia operacji.
- Dorośli → 15–50 µg droperidolu na 1 mg morfiny, dawka maksymalna – 5 mg/d.
- Dzieci po 2. rż. i młodzież (wyłącznie jako leczenie II rzutu) → 20–50 µg/kg mc. (dawka maksymalna – 1,25 mg).
Pochodne benzamidu
Głównym przedstawicielem tej grupy leków jest metoklopramid.
- Najlepiej podawać go około 30 minut przed zakończeniem znieczulenia.
- Oprócz działania na receptory D2, działa także antagonistycznie na receptory 5-HT3.
- Z uwagi na wzrost częstości epizodów splątań po znieczuleniu, należy unikać jego stosowania u pacjentów w podeszłym wieku.
- Najważniejsze działania niepożądane obejmują wymienione powyżej objawy pozapiramidowe, a także ośrodkowy zespół antycholinergiczny
- Przy szybkim podawaniu może wywołać hipotensję.
- Dawkowanie:
- Profilaktyka i leczenie PONV u dorosłych → 10 mg i.v. przed zakończeniem zabiegu chirurgicznego. U niektórych pacjentów może być konieczne podanie dawki 20 mg.
- Profilaktyka i leczenie PONV u dzieci → Zapobieganie nudnościom i wymiotom po zabiegach chirurgicznych u dzieci po 1. rż. 0,15 mg/kg mc. po zakończeniu zabiegu chirurgicznego. W razie konieczności podania kolejnych dawek należy zachować 6 godzin odstępu.
- Maksymalna dawka dobowa u dorosłych i dzieci wynosi 0,5 mg na kg masy ciała.
- Lek nie może być stosowany u dzieci do ukończenia 1. roku życia. Czas stosowania leku u dorosłych i dzieci jest obecnie skrócony do 5 dni.
Antagoniści receptorów NK1
Głównym przedstawicielem tej grupy leków jest Aprepitant.
- Jest to wybiórczy antagonista o dużym powinowactwie do ludzkich receptorów neurokininowych 1 (NK1) substancji P.
- W profilaktyce PONV powinien być podawany doustnie w czasie premedykacji razem z innymi lekami.
- W praktyce klinicznej znajduje zastosowanie w zapobieganiu nudnościom i wymiotom związanym z chemioterapią przeciwnowotworową o dużym i umiarkowanym ryzyku wymiotów u dorosłych i młodzieży po 12. rż.
- Główne działania niepożądane obejmują: bóle głowy, zaparcia, zmniejszenie łaknienia, uczucie zmęczenia i wzrost aktywności ALT.
- Dawkowanie:
- Dorośli i dzieci po 12. rż. → 125 mg 1 h przed rozpoczęciem znieczulenia ogólnego.
PONV u pacjentów pediatrycznych
W przypadku oceny ryzyka PONV u pacjentów pediatrycznych występuje kilka istotnych różnic. Najważniejsze z nich obejmują:
- Badania u dzieci ograniczają się do problemu wymiotów, ponieważ nie można stwierdzić nudności z uwagi na ich subiektywny charakter.
- Częstość wymiotów jest dwukrotnie wyższa niż u pacjentów dorosłych.
- Do momentu pokwitania ryzyko rośnie wraz z wiekiem – u dzieci do 3. roku życia wymioty występują sporadycznie, a najczęściej pojawiają się w grupie wiekowej pomiędzy 5. a 9. rż.
- Nie występują istotne różnice w zakresie płci do momentu dojrzewania.
- Obserwuje się większą zależność pomiędzy rodzajem zabiegu a ryzykiem wystąpienia PONV. Szczególnym przykładem są operacje korekcji zeza, obarczone znacznym ryzykiem wystąpienia PONV.
- Do oceny ryzyka wykorzystuje się skalę prognostyczną POVOC.
Skala POVOC (ang. Post-operative vomiting in children)
W skali POVOC istotną rolę odgrywają nieco inne czynniki ryzyka niż te, zastosowane w skalach przeznaczonych dla pacjentów dorosłych. Na uwagę zasługuje ocena wywiadu medycznego dotyczącego występowania PONV u krewnych pierwszego stopnia, a także wyszczególnienie operacji zeza jako jednego z głównych czynników ryzyka.
W skali POVOC oceniamy występowanie bądź brak następujących czynników ryzyka:
- wiek > 3 lat (1 pkt)
- choroba lokomocyjna lub PONV w wywiadzie – u dziecka lub krewnego I stopnia (1 pkt)
- operacja zeza (1 pkt)
- zabieg > 30 min (1 pkt)
Za każdy występujący czynnik, pacjent może otrzymać 1 pkt. Po dodaniu wszystkich punktów możemy oszacować ryzyko wystąpienia PONV w następujący sposób.
| Ilość punktów | Ryzyko PONV |
|---|---|
| 0 punktów | 9% |
| 1 punkt | 10% |
| 2 punkty | 30% |
| 3 punkty | 55% |
| 4 punkty | 70% |
Postępowanie związane z profilaktyką oraz leczeniem poza zmianami w zakresie dawkowania leków w zasadzie jest podobne jak u dorosłych.
Podsumowanie
Opisany temat wymiotów i nudności pooperacyjnych, choć niejednokrotnie wydaje się na marginesie problemów medycznych, stanowi istotne wyzwanie w praktyce anestezjologicznej. Dla pacjentów PONV bywają jednym z najbardziej nieprzyjemnych doświadczeń związanych z zabiegiem operacyjnym, często bardziej stresującym niż ból czy dyskomfort wynikający samego zabiegu. Mam nadzieję, że udało mi się skrupulatnie przedstawić przyczyny powstawania PONV, omówić czynniki ryzyka oraz sposoby na radzenie sobie z tym problemem na co dzień. Współczesna medycyna dąży nie tylko do skutecznego leczenia schorzeń, ale również do poprawy jakości życia pacjentów i minimalizacji dolegliwości pojawiających się w okresie okołooperacyjnym. Wiedza na temat PONV oraz skuteczne metody zapobiegania i leczenia są kluczem do osiągnięcia tego celu. Jeżeli ten wpis wydaje Ci się przydatny koniecznie podziel się nim z innymi zainteresowanymi.
A jeżeli chcesz dowiedzieć się więcej o tym, jak zadbać o bezpieczeństwo pacjenta w czasie znieczulenia to polecam wpis na blogu na temat metod monitorowania układu krążenia. Link do wpisu znajdziesz 👉 tutaj.






